HOME ≫ 根管治療・インプラント ≫
根管治療(歯内療法)・インプラント
精密根管治療
骨に植わっている部分の歯の先の治療を丁寧に、しっかりと行うことで歯が長持ちし、歯とその周囲の組織を健康的に保つことができます。
しっかりと行う根管治療
歯は一人ひとり、そして一本一本千差万別です。顕微鏡と専用の器具だけでなく、必須の根管形態の解剖学的知識、痛み、細菌感染等の生理学的知識、臨床データ統計データなど、評価に必要な知識を用いて、一本一本の歯に照らし合わせて予後を見据えて治療します。
期間や回数
専門性と技術、専用の器具や3D画像を用いて、早い回数と期間で終了します
※状態や難易度によって変わりますが、お時間、期間に限りのある方はご相談ください。
検査・説明
問診、検査、診断、治療方針の説明と相談、処置、これらすべてを確実に行うために、1回につき1時間~2時間をいただきます。
ご自分の歯の状態やその治療方法について、詳しい説明に加えて画像で見てご確認いただきます。
外科的根管治療 ( 歯根端切除術 )
外科的根管治療とは
通常の歯の上からの根管治療だけでは治らないことがあります。枝分かれした根管や、根管の外側にヒビや破折、細菌のバイオフィルム、大きな膿のふくろが存在する場合は根管内からの治療のみでは治りません。また大きな補綴物(金属の土台等)が入っていたりすると、金属を取るときにも大きなリスクが生じます。
では、そのような時には抜歯以外ないのでしょうか。
外科的根管治療とはそういった場合にマイクロスコープを用いて歯根の外側から根管の掃除を行い、封鎖する方法です。歯肉を開き、骨を僅かに削って、歯根先端を3mm程切断し、歯根側から根管の中をきれいにし、MTAセメントを詰めて封鎖を行います。
MTAセメントとは
硬化時に水分を必要とするため、湿潤下、もしくは水分存在下においても硬化できる材料です。硬化膨張するため他のどの材料よりも密閉度が高く、封鎖性が期待できます。また生体親和性が非常に高いため、骨組織の回復を阻害しにくいという利点があります。根管治療
根管治療が必要なケース
歯がズキズキして痛みが取れない
細菌による炎症が歯の中の神経まで波及している場合歯が折れた、穴が開いている
歯の中の神経が口腔内に露出して細菌感染が起きていると思われる場合一度治療した歯がズーンと痛い、歯茎が腫れている
痛くは無いが膿の出口があり排膿している
神経は無いが、歯根の先に細菌感染よる病巣がある場合歯周病で歯がぐらぐらしており、歯の歯髄神経が死んでしまった場合
歯の中からではなく、歯根の尖端から歯の神経に細菌感染が起きた場合治療の順序
| Step-1 | 虫歯の部分をとる(細菌感染している歯質を除去) |
|---|---|
| Step-2 | 神経が入っている部分まで器具で削る(アクセスキャビティ) |
| Step-3 | ゴムのシートをかける(ラバーダム防湿) |
| Step-4 | 神経の管を見つけ、先の方まで器具が入るようにする(上部拡大、穿通) |
| Step-5 | 神経の管の広さを広げる(根管拡大) |
| Step-6 | 神経の管の中を洗浄する(洗浄) |
| Step-7 | 神経の管の空洞をパッキングして封鎖する(根管充填) |
| 根っこの処置完了! | |
| Step-8 | 上から再度感染しないように中にコア(芯棒)を入れる |
※自由診療時で使用するものが含まれます。

1.虫歯の部分をとる(細菌感染している歯質を除去)
- どのくらい取るのでしょうか?
- 神経の管には神経、血管が通っており、刺激が加わった際にそこから司令で象牙質が神経側にできることがあります。神経を取る時は、象牙質の修復作用も期待できなくなりますので、感染した象牙質を残してしまうと、せっかく根管の中をきれいにしても、感染部から再び細菌が入っていってしまいます。なので虫歯をすべて取りきることが大切です。
2.神経が入っている部分まで削る(アクセスキャビティ)
- どのくらい削らないといけないのでしょうか?
- 神経を取るためには神経が通っている部分(歯髄腔)まで硬組織である象牙質を取らないといけません。あとは、根の先の方の神経の管(根管)は曲がっていたりするので、器具をいれる入り口の大きさを十分に確保する必要があります。大きすぎる必要はありませんが、小さすぎると器具の操作が十分にできなかったりすることがあります。
3.ゴムのシートをかける(ラバーダム防湿)
- 何のためにゴムのシートをかけるんですか?
- 口の中には様々な細菌がいます。歯の周り、舌、唾液にもたくさんの細菌がおり、ここから来る細菌が治療中に根管の中に入ることを防ぐためにもゴムのシートをつけます。また治療の際に使う器具や洗浄液による障害を予防します。根管処置は何にもまして、細菌感染を防止することが重要です。
4.神経の管を見つけ、先の方まで器具が入るようにする
- どうやって行うのですか?
- まずは歯髄腔の底にある、根に入っていく神経の入り口(根管口)を探し、根管(神経の管)を器具が通る大きさまで広げます。その時にはまずは上の方をしっかり広げてから、根管の尖端の方にアクセスします。根管の尖端付近はとても狭いため、細い器具で探索していきます。歯根の尖端から神経が通ってきていますので、尖端まで根管を開けてあげることで次に行う洗浄を行いやすくします。
5.神経の管の広さを広げる(根管拡大)
- なぜ広げないといけないのですか?
- 次に行う洗浄のためにはある程度の太さ(角度と先端径)が無いと洗浄液が尖端まで行き届きません。洗浄液が触れないところは科学的な殺菌ができないため、細菌が残ってしまいます。そのためにはある程度の太さ(洗浄液が行き届いて殺菌効果が見られる太さ)まで広げる必要があります。 角度をつけて先端径を器具で広げていきます。 また根管内に残った前の治療時の封鎖剤などに細菌が残りやすいため、それらはすべて除去することが細菌数を減少させるために重要です。
6.神経の管の中を洗浄する(洗浄)
- 洗浄って何をどうするの?
- 広げてあげた根管内に殺菌効果のある薬液を入れて、根管内にいる細菌を減らします。(EDTAを用いて根管壁表層のスメアを除去、次亜塩素酸を用いて殺菌します)根管の壁は象牙質でできているのですが、象牙質に細菌が侵入していることがありますので、根管を広げるだけでなくしっかりと洗浄することが重要です。(再根管治療)
7.神経の管の空洞をパッキングして封鎖する(根管充填)
せっかく中を消毒し、きれいにしてもそのまま空洞にしておいてはまた細菌が入ってきてしまうことになります。それを防ぐために、しっかりと根管をセメントと充填剤でパッキングし、封鎖することが重要です。(洗浄において100%の殺菌は不可能ですが、残った細菌が再凝集し活動性を獲得しないようにパッキングにより封入することが重要です)
また上部から尖端に向かって侵入してくるのを伏せぐために、芯棒(コア)や樹脂のような素材で上からも封鎖してあげる必要があります。

顕微鏡(マイクロスコープ)を用いて治療する
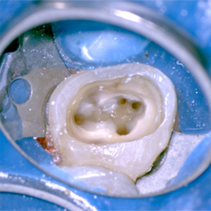
顕微鏡(マイクロスコープ )を用いて、中を観察することで、見落としがちな神経の管や、歯のヒビ、穴が開いている(パーフォレーション)、器具の破折片等をしっかりと見つけやすくなります。また顕微鏡用の器具と合わせて用いることで、余計に歯質を削りすぎないで、根尖まできちんと治療を行う事ができます。ラバーダムを行って唾液からの細菌感染等を防ぎ、顕微鏡を用いて微細な患部を観察し、根尖までしっかりと治療を行うことで、再発をさけることができます。
長期的な予後ではラバーダムを行ったイニシャルケース(初めて根管処置を行う場合)の成功率が約90%と言われています。
最初の根管治療できちんと以上のことを守ることが再発(再根管治療)を防ぐためにも非常に重要なのです。
再根管治療ではなおさら重要であることはいうまでもありません。
インプラント治療
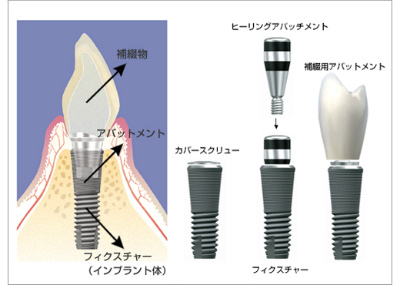
インプラントとは?
失ってしまった歯を人工の根を埋め込むことにより、よみがえらせる治療法です。顎の骨にフィクスチャー(人工歯根)を埋め込み、その上にアバットメント(土台)をはめ、補綴物を被せることにより咬合を回復します。ブローネマルク博士らが、 1952年に骨髄内の微小循環観察の目的でウサギの腓骨に純チタン製の顕微鏡を挿入して観察した後、 チタン製の顕微鏡と骨が強固に結合していたことを端緒としてチタンと骨組織とが直接密着して結合し、 チタンに加わった力が直接骨に伝わるようになる事を偶然にも発見したことがはじまりで、 その後研究が続けられ現在のインプラント治療が確立されました。
インプラントは義歯やブリッジとは違い周囲の歯を削ったり、負担をかけることなく失われた歯を回復し、 口腔からのアンチエイジングを目指す治療法の一つと言えます。
このインプラントを安全に施術し、そして長期安定的に使用していく為にはまず手術をする前に口腔内の状態を整えておく事が大切になります。しっかりと歯周病のリスクコントロールができていなければインプラント周囲炎などによりせっかくのインプラントも予想した結果が得られなくなります。また手術の際は、術後の治療促進のため高濃度ビタミンC点滴療法も取り入れております。
LIFE 鎌倉 DENTAL OFFICEでは術前の歯周病の治療とコントロール、その後の定期的なメンテナンスを行うための体制をしっかりとり治療を進めていきます。
当院では天然歯を残す(保存)することを第一と考えています。
その為、MI診療、精密根管治療、予防歯科に力をいれています。しかし繰り返し虫歯や根の治療をし、残念ながら根の破折や感染により歯を失った方に、その後のかみ合わせを回復する一つの方法としてインプラント治療を導入しています。インプラント専門医とは
インプラント手術を担当する当院の院長は、日本口腔インプラント学会専門医を取得しております。

※【参考】インプラント専門医を取得するには次の条件が必要となります。
- 5年以上継続して日本口腔インプラント学会の会員となっている
- インプラント指導医が在籍する日本口腔インプラント学会の研修施設にトータルで5年以上在籍し、インプラント治療に必要な治療・診断・技術を身に付けるための講習・研修を受講している。
- 日本口腔インプラント学会が実施する学術大会に8回以出席している
- 日本口腔インプラント学会の専門医教育講座を3回以上受講している
- 日本口腔インプラント学会の指定する雑誌に論文が掲載されている
- インプラント治療が終了してメインテナンスに移り3年以上経った症例が20以上ある
- 上記をクリアした上で、インプラント専門医試験(書類診査・症例発表・筆記試験・口頭試問)に合格する

インプラント治療の流れ
- インフォームド・コンセント
- インプラント精密検査
- 検査結果説明・治療計画立案
- 1次手術(インプラント体埋入)
- 2次手術
- アバットメント(土台)の装着と上部構造の型取り
- 上部構造装着・咬合調整
- メンテナンス
Step-1:インフォームドコンセント
インプラント治療をご希望された場合、メリット・デメリットも含め、ご本人が本治療について十分理解・納得されるようご説明いたします。Step-2:インプラント精密検査
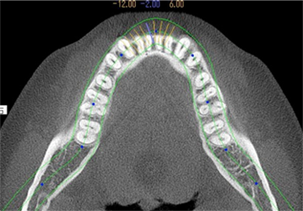
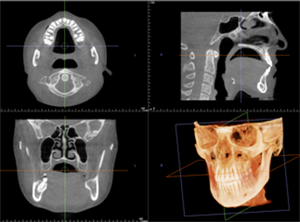
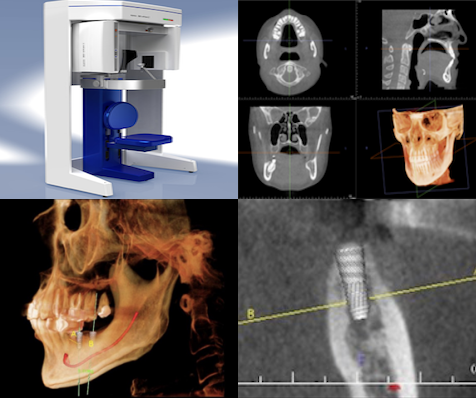
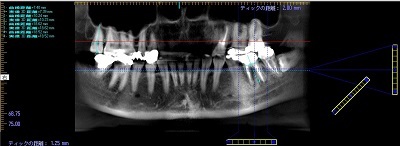
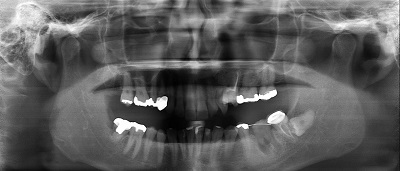
レントゲン撮影・CT撮影・口腔内Scan ・シュミレーションソフトによるプランニング
インプラント予定部位の骨の状態、周囲組織の状態を診査します。CTを用いることで多角的に診断することができます。当院では最新の歯科用コーンビームCTを設置し、低被爆を実現しています。
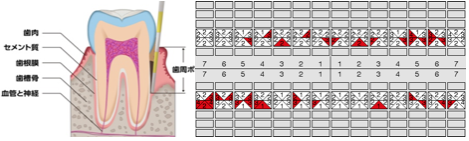
歯周組織検査
インプラントを長期的に維持安定させるためにはお口全体のケアが重要です。
このため術前に歯周病の検査を行い、問題があれば事前に歯周基本治療を行います。
血液検査
術前の全身状態のスクリーニングのため血液検査を行います。(生化学検査、血液一般)

バイタルチェック
術前に血圧、脈拍、血中酸素濃度を把握しておくことが大切です。緊張感から血圧や脈拍などが上昇する事もあるため、術中は生体モニターを装着して手術を行います。

口腔内スキャナーを用いてデジタルによる口腔内の再現
インプラント埋入前の咬み合わせの状態や土手の形態などを把握し、インプラント後の咬み合わせの回復状態をシュミレートします。
また手術用ガイドを作成し精確なインプラント手術を行います。

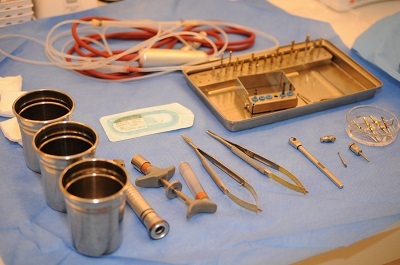
Step-3:検査結果説明・治療計画立案
全身状態の把握をするため、問診、血液検査、生体モニターによるバイタルのチェック等、またインプラントを埋入する骨の状態、その後のかみ合わせを考慮した方向性や周辺組織の状態を確認するため、レントゲン撮影及びCT撮影を行いシュミレーションソフトを使用使用し、総合的に治療計画を立案していきます。また、必要に応じて近隣医療機関との連携を行います。
当院では最新のドイツKavo 社製のCTを設置しています。
低被爆で細かな診断と埋入シュミレーションを行い診断をしております。
シュミレートした画像をお示ししながら検査結果と治療計画をご提案し、ご質問にお答えします。
また治療期間や費用、補償の内容などもお伝えします。
手術当日の体調等を確認後、口腔内の清掃クリーニングを行い、衛生環境を整えた個室診療室に移動して滅菌体制をとり手術を開始します。
Step-4:1次手術(インプラント体埋入手術)
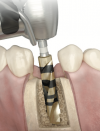 |
① インプラントを埋入するためシュミレーションした深さと直径にあわせて骨を削合していきます。 |
|---|---|
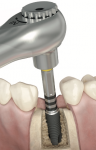 |
② インプラントを埋入します。 |
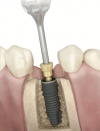 |
③ インプラントにキャップを取り付け歯肉を覆いかぶせ、インプラント体と骨が結合するのを待ちます。大体3〜6ヶ月で骨と結合します。 |
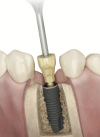
Step-5:2次手術
閉じていた歯肉を開いてインプラント体にはめていたキャップを外します。そこに粘膜の上に出るパーツを取り付け、歯肉の形態を整えます。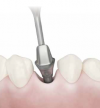
Step-6:アバットメント(土台)の装着と上部構造の型取り
粘膜の形態が整い、炎症が無いのを確認し、土台(アバットメント)をインプラント体に連結します。仮歯等で噛み合わせる力を加え、機能を確認した後、上部構造の型取りを行います。被せ物は今後のホームケアのし易さを考慮し作製していきます。
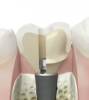
Step-7:上部構造装着・咬合調整
アバットメント(土台)に上部構造を装着します。咬み合わせの調整と、ホームケアの仕方を確認していただきます。Step-8:メンテナンス
上部構造を装着1ヶ月後に確認を行い、経過が良ければその後3ヶ月、6ヶ月、1年と間隔を伸ばしていきます。インプラント部の炎症がないか、ホームケアできちんとお手入れが出来ているのかを確認します。
インプラントは、メンテナンスがとても重要です。
トラブルなく快適に過ごせるよう、定期的なメンテナンスに必ずお越しいただく事を当院ではおすすめしております。
メンテナンスの重要性
インプラント治療は治療終了からのメインテナンスが大変重要です。メインテナンスを継続せず、インプラント周囲の細菌感染によってインプラント粘膜炎、インプラント周囲炎をおこすことがあります。
インプラント周囲粘膜炎
インプラントとその周囲の粘膜にのみ起こる炎症でインプラント周囲の清掃や歯科医院での定期メンテナンスを受けていない状況が続きインプラントの周囲粘膜に炎症反応が見られる状態です。この段階では適切なプラークコントロールをすることで健康な状態に戻ります。インプラント周囲炎
インプラント粘膜炎が進行して、インプラントを支える顎の骨にまで炎症が達したもので、周囲粘膜の炎症とインプラント周囲の骨の吸収を伴います。この状況になると、違和感や痛み、出血、膿が出る、放置するとインプラントが動揺し、脱落することもあります。
定期的なメンテナンスとレントゲン診査などで発見された場合は適切な処置を受ける事が必要です。歯周病菌の徹底的な除去とかみ合わせの調整などケースにより様々な対応が必要になってきます。
骨粗鬆症治療薬とインプラント周囲炎について
骨粗鬆症治療薬(ビスフォスフォネート製剤)の長期服用に伴い、口腔周囲の外科処置後などに顎骨壊死などの症状が現れる事が報告されています。4年以上の長期服用でインプラント周囲炎などがある場合発現率が上がると言う報告もあります。
外科処置をする場合に服用期間が短ければ休薬して処置を行うこともありますが、長期服用では休薬しても骨の中に薬剤が残っているためインプラント治療以外の治療方法を選択する場合もあります。
すでにインプラントが埋入されその後に骨粗鬆症治療薬の服用を開始する場合には、処方する医師に必ずインプラント治療を受けていることをお伝えください。
インプラント治療の保証について
当院ではインプラント治療保証を行っております。
『インプラント10年保証システム』はサービス提供会社であるガイドデント社が第三者として保証をバックアップし、患者さまのインプラント治療を長期的にフォローすることで、患者さまにより安心して治療を受けていただけます。
保証をお受け頂くには年に2回以上の定期メンテナンスの受診が必要条件となります。
詳しくはガイドデントホームページをご覧いただくか、当院スタッフまでお問い合わせください。
再生療法(CGF・AFG)

当院では以下の製造を行うことができます。
- CGF(Concentrated Growth Factors)自己血由来血小板成長因子含有フィブリンゲル
- AFG(Autologous Fibrin Glue)自己血由来フィブリン糊
これは、採血により自己血から血小板を分画し、それをゲル状や膜状に加工し、場合によって骨補填剤と混ぜ患部に置くことにより、 治癒の促進(抜歯後など)また骨造成や傷口を塞ぐなど、外科処置に効果を発揮します。
抜歯はもとよりインプラント治療、歯周外科治療などで使用しております。
詳しくは当院スタッフまでお問い合わせください。
LIFE 鎌倉 DENTAL OFFICEは『厚生労働省 関東信越厚生局』に特定細胞加工物製造の認可承認を受け、細胞培養加工施設となっております。
自家歯牙移植
自家歯牙移植とは、失った(失う)歯の部分の骨に、自分の他の歯(親知らずなど)を移植しかみ合わせを回復する方法です。
インプラントなどと異なり自分の組織を移植するので異物反応が起きにくく、生着するとしっかりと噛むことができます。
自家歯牙移植は移植歯(ドナーの歯)の状態と移植部位の骨の状態などがマッチした場合有効な方法です。しかしながら移植歯の歯根膜組織の扱いや移植後の固定、根管治療などを適正におこなわなければならず、しっかりとした治療計画と術中、術後管理が必要となります。
Step-1 CTデータ、X線撮影、模型診査による術前のシュミレーション
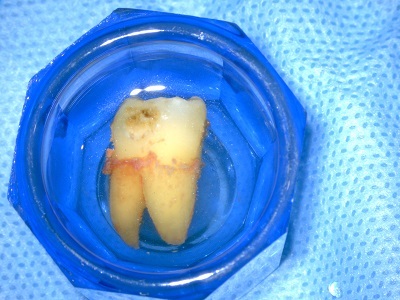
Step-2 移植歯の抜歯
(根の表面の歯根膜組織を温存しながら行います。この為、抜歯前に根を動揺させるジグリング処置を行う事があります。)
※ジグリングとは矯正装置などを使い歯にトルクをかけ歯根膜の拡大をする処置のことです
Step-3 移植部位の骨の整形
(ドナー歯が適切なポジションに入る用に移植部位の形態を整えます)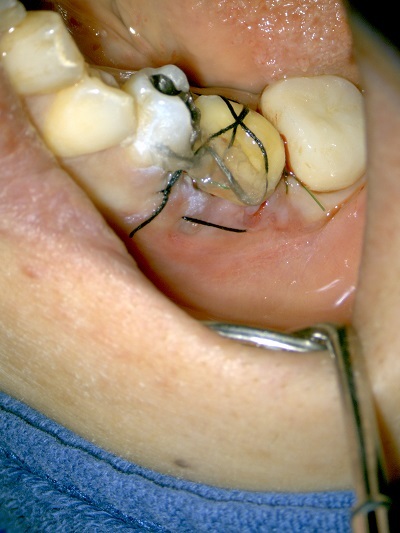
Step-4 移植歯の固定
(移植歯がしっかりと生着するまで1から2ヶ月固定をおこないます)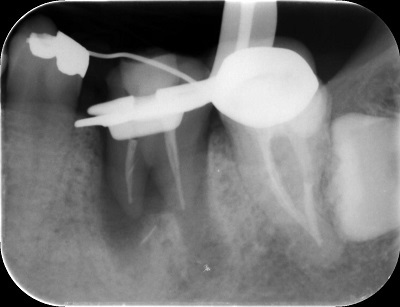
Step-5 移植歯の根管治療
(移植歯は残念ながら神経が死んでしまうため、移植後3週間目くらいに根管治療を行います)Step-6 移植歯の補綴処置
(移植した歯が適正なかみ合わせで機能するよう仮歯をいれしばらく機能を確認したのちに最終的な被せ物を入れていきます)※移植部位の状態や移植歯の状態により適応出来ない場合もあります。
また、インプラント治療の方がより成功率が高いケースもありますので、詳細は担当医とご相談ください。
-
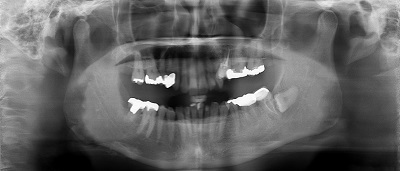
-
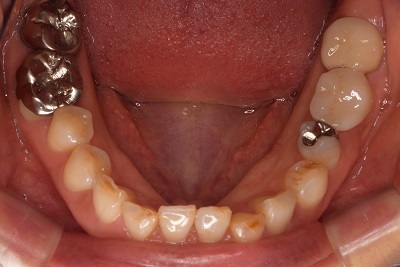 右上の親知らずを左下6番目に移植
右上の親知らずを左下6番目に移植
術時の麻酔について ( 静脈内鎮静法 )
歯科治療中には、過度の精神緊張や疼痛刺激により血圧や脈拍が上昇したり、血管迷走神経反射(失神)や過換気症候群(過呼吸)などの全身的偶発症が起こる可能性があります。
また高血圧、狭心症、心筋梗塞、心臓弁膜症、脳出血などの基礎疾患がある方、あるいは心肺予備力の低下した高齢者では重篤な全身的偶発症の起こる危険性もあります。
特にインプラント手術などの外科処置の場合は、処置時間が長くなるため身体への負担は大きくなります。
当院ではこのような歯科治療時の全身的偶発症を予防するために、歯科治療に伴う精神的ストレスを軽減し、リラックスした状態で歯科治療を受けていただけるように、無痛的処置を心がけるとともに、歯科麻酔専門医による静脈内鎮静法を導入しております。
静脈内鎮静法とは、生体管理モニターをつけ身体の状態を確認しながら点滴により鎮静麻酔薬を投与する方法です。少しうとうとしリラックスした状態となり、この間意識はありますが痛みは感じにくくなり、歯科治療に対する不安感や恐怖心が消失するため血圧等も安定した状態で治療を受けていただくことが出来ます。
また、健忘効果もあり実際よりも処置時間が短く感じられます。
静脈内鎮静法は、歯科麻酔専門医が患者さまの心拍や血圧などのデータを確認し、万全の安全管理体制のもとで治療を進めていきます。そのため事前の予約が必要となりますので、詳しくはスタッフまたはお電話でお問い合わせください。
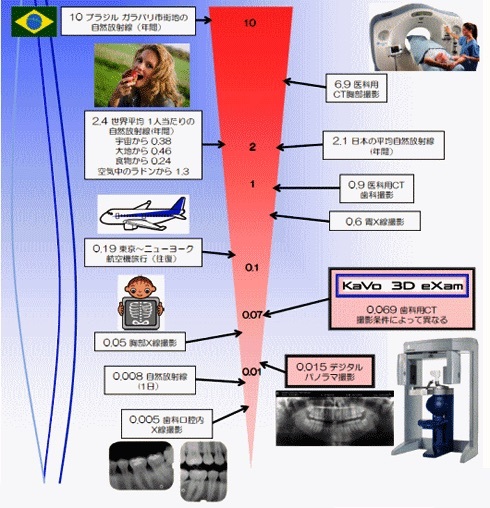
当院使用のCT装置について
当院ではドイツKaVo社 3D eXamを使用し、低被ばくで高精度の撮影と解析を行っています。
歯科用CTは低被爆で高精細な画像が得られます。
このためインプラント治療の診断、プランニングのみならず精密根管治療や歯周病治療など様々な治療で使用しています。